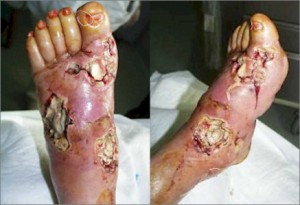
Due parole sul Piede diabetico
La sintomatologia del piede diabetico : I sintomi dipendono dalla gravità della lesione.
Il Diabete causare dolori provocando danni ai nervi e disturbi circolatori che vanno sotto il nome di neuro angiopatia diabetica . I livelli elevati di zucchero nel sangue (iperglicemia) ostacolano la capacità del corpo di combattere le infezioni ma provocano lesioni ai nervi e ai vasi sanguigni.
I disturbi iniziano con una lieve sensazione di formicolio nei piedi e si sviluppa gradualmente diventando molto doloroso con il progredire della malattia.
Solo una parte però lamenta dolori al piede. In genere o in maggioranza il piede diabetico è asintomatico
All’inizio, l’ulcera si forma sul bordo dell’unghia dell’alluce oppure sotto la pianta del piede, nella zona più vicina alle dita e poi si può espandere alle dita e a tutti il piede.
Cause del piede diabetico
La neuropatia periferica:
La neuropatia periferica è un tipo di malattia che può essere causata dal diabete e riguarda i nervi.
Possiamo dividere la neuropatia in : sensoriale, motoria e automatica
La neuropatia sensitiva è la principale causa di male. Si presenta come un “dolore sensibile”; basta toccare la pelle o coprire i piedi con un lenzuolo per provocare dolore o intorpidimento nei piedi.
La neuropatia motoria causa debolezza e male nelle strutture muscolari innervate dai nervi malati. La neuropatia autonomica causa invece pelle secca, calli dolorosi

Disturbi vascolari: questi sono dovuti alla neuro angiopatia diabetica che colpisce le terminazioni dei vasi e dei nervi
Un disturbo vascolare nei piedi può causare dolore intenso.
Quando le arterie si riempiono di grassi, le pareti arteriose diventano spesse e si formano delle calcificazioni che chiudono le arterie terminali bloccando in parte o anche completamente l’afflusso di sangue ai piedi. Il dolore ai piedi per la mancanza di ossigeno.
Questo disturbo è chiamato anche piede diabetico ischemico.
Infezioni
I diabetici sono predisposti alle infezioni batteriche e fungine nel piede a causa della cattiva alimentazione. L’aumento del livello di zucchero nel sangue rappresenta una minaccia per il sistema immunitario della persona.
La infezione può non fermarsi ai tessuti mollii ma colpire anche l’osso e il midollo osseo (osteomielite).
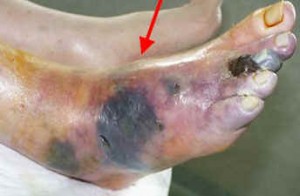
Dolori articolari e muscolari
Un’altra fonte di dolore ai piede riguarda i muscoli e le articolazioni con tendini rigidi con problemi di equilibrio mentre si cammina. ( ecco il motivo di plantari per i piedi dibetici)
Segni e sintomi del piede diabetico
Il dolore al piede si manifesta in molti modi:
* Bruciore costante ai piedi,
- Dolore lancinate,
- Formicolio,
- Edema del piede,
- Arrossamento
- Muscoli doloranti e deboli negli arti inferiori.
La neuropatia motoria può causare squilibri nel cammino. E quindi può portare a calli, pelle infiammata e ulcerazioni fino a proprie e vere ulcere che si approfondano nei tessuti fino all’osso
La neuropatia autonomica del paziente diabetico altera il meccanismo di sudorazione e le screpolature e le unghie secche sono frequenti.
Le infezioni batteriche e fungine causano infezioni con i segni tipici di infezione
L’intorpidimento e la diminuzione della sensibilità sono sintomi frequenti di danni ai nervi del diabete.
Diagnosi del piede diabetico ed esami
Il medico dopo una accurata anamnesi effettua l’esame obiettivo e controlla eventuali esami del paziente. Dobbiamo vedere gli esami del sangue per il diabete e la funzionalità renale, e poi un ecodoppler arterioso agli arti inferiori e ai tronchi sovra aortici. Solo in casi particolari si passa a angiografia e RNM. Importante è invece l’esame culturale e antibiogramma se ci sono lesioni aperte
http://youtu.be/9KywactMT0M
Terapia del piede diabetico
Del Diabete non si guarisce ma si può tenerlo sotto controllo evitando che peggiori e che provochi complicanze . Ci sono vari farmaci che servono ad abbassare la glicemia ( sia orali che per iniezione e ultimamente stanno nascendo i farmaci e le insuline intelligenze)
Ci sono poi diversi medicinali disponibili che attenuano il dolore e antibiotici per le infezioni ma sempre dopo aver fatto un esame culturale e un antibiogramma
Anche se il diabete e il dolore al piede aumentano col passare del tempo, bisogna controllare le glicemia e la emoglobina glicata per controllare dolori e complicanze.
I farmaci possono essere molto utili ma l’unico modo per curare il diabete è mantenere uno stile di vita sano e mangiare in modo equilibrato per avere giusti livelli di zucchero nel sangue e fare movimento. Anzi il movimento attivo se misurato è la miglior medicina.
Rimedi naturali
Assistenza infermieristica
In base alle dimensioni e alla profondità dell’ulcera, il paziente ha bisogno di assistenza dell’infermiere piuttosto frequente (generalmente quotidiana) per il cambio della medicazione e per scegliere la calzatura più adatta.
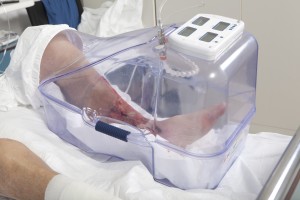
Ma spesso la assistenza infermieristica non serve se il paziente è seguito dai familiari e usa la nostra terapia con ossigeno tramite la camera normobarica Ulcosan. La medicazione è semplice. Basta pulire la ferita con fisiologica e poi fare una ora di ossigeno. Successivamente solo medicazione semplice; mai pomate, mai garze grasse, mai medicazioni avanzate. Quindi medicazione e terapia semplice che può fare un familiare.
Terapia chirurgica del piede diabetico : amputazioni maggiori e amputazioni minori
La gangrena può essere provocata da un’ulcera del piede diabetico che si approfonda poi nel piano osseo. E complice la ridotta sensibilità dei nervi si può arrivare ad una ulcera profonda con infezione .
I problemi circolatori causano un alto rischio di infezione e l’infezione e la angiopatia diabetica portano un’ulteriore riduzione del flusso di sangue causando la gangrena, cioè la necrosi dei tessuti del corpo
Quando si sviluppa la gangrena bisogna eseguire una amputazione della zona malata e può essere una amputazione maggiore o minore a secondo la quantità di piede da amputare cercando di amputare meno possibile e evitando se possibile di arrivare alla amputazione dell’arto per prevenire la diffusione dell’infezione ad altri tessuti sani del corpo. Quando si perde la capacità di sentire le dita dei piedi, questi si possono ferire frequentemente senza che la persona se ne accorga e spesso da una ferita si può sviluppare un’ulcera e può diventare una grave infezione.
Le infezioni dei piedi si possono diffondere fino alla gamba.
L’Infezione e la morte del tessuto si espandono col tempo ed è necessario amputare l’arto per salvare la vita del paziente. Il chirurgo può amputare l’intero arto inferiore, un piede o solo un dito.
Il medico rimuove il tessuto morto e lo sostituisce con innesti di pelle.
Noi riteniamo però che la amputazione possa essere minore con asportazione solo di zone necrotiche e dopo una accurata pulizia passare a terapia con ossigeno con la camera normobarica chiamata Ulcosan
Un’amputazione si effettua in anestesia generale o con un’epidurale (anestesia regionale) a secondo le condizioni del paziente . il paziente non deve sentire alcun dolore durante l’intervento chirurgico.
A guarigione avvenuta a secondo del tipo di amputazione si può ricorrere ad una protesi .
Dalla ferita esce un tubo di drenaggio per far uscire i liquidi in eccesso dai tessuti operati.
Noi quando possibili amputiamo solo una falange o u metatarso e raramente un dito completamente. La amputazione dell’avampiede e molto rara e la amputazione di un arto la riserviamo in casi estremi e nella nostra esperienza avviene solamente per un paziente ogni 100
Riabilitazione post amputazione
Dopo l’intervento di chirurgia, il paziente necessita di una riabilitazione e di una scapa o di un plantare studiato per il pie amputato in modo da scaricare la parte maggiormente debole riabilitazione. Egli deve imparare a tornare alla vita quotidiana senza una parte del corpo. L’arto amputato si può sostituire con una protesi e il fisioterapista può aiutare il paziente ad imparare ad usare questo ausilio.
Alcuni amputati sentono dolore nell’arto tagliato. Questa patologia è nota come sindrome dell’arto fantasma e lo si ritrova in tutti gli amputati per qualsiasi causa e non solo nel diabete
Riportiamo qui un articolo scritto per noi dal Dr Della Puppa con il quale abbiamo iniziato una collaborazione per cercare di risolvere o almeno limitare il problema del dolore nelle ulcere degli arti inferiori. Il dolore è presente specialmente nelle ulcere degli arteriopatici .
Oltre alla terapia con prostanoidi che già eseguiamo e alla terapia antalgica tradizionale , da settembre partirà la stimolazione con radiofrequenza e il posizionamento di neurostimolatori per diminuire la sensazione del dolore.
L’articolo che pubblichiamo fa la disamina delle terapie del dolore possibili
TERAPIA DEL DOLORE
INTRODUZIONE
La medicina del dolore è una branca medica specialistica che cura il dolore come malattia e non solo come sintomo. Il dolore è una manifestazione di un danno al nostro fisico, prodotto da numerose cause, per esempio traumi, ustioni, infezioni, fratture etc.. In molti casi il dolore è presente anche senza una causa evidente o in assenza di danni al nostro organismo. Molto spesso, il dolore persiste anche quando si è curata la patologia che lo ha generato come, per esempio dopo plastica inguinale per ernia o dopo discectomia per ernia discale.
Altre volte il dolore può ripresentarsi dopo un temporaneo periodo di benessere.
In questi casi il dolore diventa una malattia a sé stante, persistente e/o cronica, con importanti risvolti psichici e affettivi e invalidante in molti casi.
A CHI E’ RIVOLTA LA TERAPIA DEL DOLORE?
La cura del dolore e rivolta a tutti i pazienti per i quali il dolore è diventato la caratteristica principale del loro stato di salute.
Possiamo distinguere, anche se non deve essere la distinzione limitante, alcune grandi categorie di patologia dolore a cui va l’attenzione del nostro ambulatorio:
- Mal di schiena, di origine muscolare, articolare (artrosi vertebrale), dopo chirurgia vertebrale e per ernia del disco
- Sciatalgia
- Dolore cervicale e brachiale
- Dolore alle grandi articolazioni, anca, ginocchio e spalla
- Cefalee
- Dolore da ipoperfusione degli arti inferiori e superiori
- Dolore da danno nervoso (Herpes Zoster, trigemino, deafferentazione nervosa)
Queste tipologie di algie ed altre , in passato definite, impropriamente, dolore benigno, per differenziarle dal dolore oncologico, trovano risposte e trattamenti dallo specialista di terapia del dolore.
OBIETTIVI DELLA MEDICINA DEL DOLORE
L’importanza della diagnosi patogenetica del dolore e fondamentale per la corretta scelta terapeutica e la messa a punto di nuove metodiche di cura. Nel 1998 Wolf C.J. ed altri eminenti Algologi , in una Consensus Conference ( PAIN editoriale) definirono il concetto che la terapia analgesica ottimale è quella che contrasta i meccanismi di produzione del dolore, quindi la scelta terapeutica dev’essere subordinata alla diagnosi che identifica quei meccanismi ed alla conoscenza dei mezzi per contrastarli. Dopo 12 anni da questo editoriale si comincia solo ora a capire che il dolore persistente non può essere affidato alle cure palliative e che esiste una sostanziale differenza tra questa disciplina e la Medicina del Dolore.
Una diagnosi patogenetica del dolore è indispensabile per un’efficacie terapia, ma, purtroppo, non sempre ad essa viene attribuito il valore che le spetta.
La distinzione in dolore nocicettivo, disnocicettivo e non nocicettivo non ha una valenza semantica ma prognostica e terapeutica.
Cosa altrettanto importante è che la medicina del dolore non è una branca a sé stante, ma piuttosto una disciplina che coinvolge diverse figure professionali, che tramite una collaborazione integrata possono arrivare ad una cura efficace e duratura del dolore. Pertanto specialisti quali Fisiatri, Neurochirurghi, Neurologi, Ortopedici, assieme al terapista del dolore, possono accompagnare il paziente attraverso un percorso, che, avendo alla base una diagnosi patogenetica del dolore, risolve in modo completo e soddisfacente la problematica. Diversamente, si può creare il caso, purtroppo frequente, del paziente, che non avendo risolto il dolore, per esempio dopo un intervento chirurgico, viene abbandonato al suo destino, non essendo approfondita la diagnosi e quindi la cura del dolore stesso. La multidisciplinarietà rappresenta dunque la chiave vincente della medicina del dolore.
ATTIVITA’ DELLA MEDICINA DEL DOLORE
La Medicina del dolore svolge la propria attività erogando varie prestazioni specialistiche.
1) Visite atte a determinare la diagnosi e la possibile cura del dolore
2) Trattamenti che riguardano direttamente la cura del dolore
I trattamenti sono numerosi e possono variare molto in complessità operativa.
Di seguito elenchiamo la serie di prestazioni attuabili nel nostro centro.
TERAPIA INFILTRATIVA
In questo ambito ci sono varie metodiche.
1) mesoterapia
2) infiltrazione articolare semplice
3) infiltrazione articolare eco guidata
4) infiltrazione articolare rx guidata.
5) Infiltrazione delle faccette articolari rx guidata
MESOTERAPIA
E’ un trattamento rapido, quasi indolore e per il quale non esistono limiti di età.
Tale metodica è caratterizzata da piccole iniezioni di soluzione fisiologica associata a farmaci in quantità minima che determinano la riduzione completa o quasi del dolore in caso di patologie osteoarticolari (ad esempio lombalgie acute e croniche)
La M. può essere eseguita utilizzando i multiniettori (cioè piastre rotonde o rettangolari, collegate ad una siringa, sulle quali si possono collocare dai 3 ai 18 aghi) oppure effettuando un certo numero di iniezioni singole.
I farmaci, iniettati nella cute per mezzo di appositi aghi (aghi di Lebel), si distribuiscono nei tessuti sottostanti.
Il vantaggio di tale tecnica consiste nel poter utilizzare ridotte dosi di principio attivo, che diffondono nei tessuti sottostanti l’inoculazione e persistono per più tempo rispetto alla via di somministrazione intramuscolare, con vantaggi quali un effetto prolungato nel tempo, un ridotto coinvolgimento di altri organi e riduzione del rischio di eventi avversi o effetti collaterali.
INFILTRAZIONI
Le infiltrazioni riguardano in primo luogo la patologia periarticolare, tendinopatie (tendiniti infiammatorie calcificanti e no, tenosinoviti, tendiniti degenerative, tendinopatie traumatiche…)
; borsiti( acute o croniche), lesioni capsulari e dei ligamenti.
Le infiltrazioni intra-articolari si impiegano preferibilmente nelle artriti infiammatorie (acute o croniche: per es. artriti microcristalline ,reumatismi infiammatori cronici, anche l’artrosi ,in certi casi può beneficiare delle infiltrazioni intra-articolari.
La terapia infiltrativa suppone, una diagnosi precisa sia per l’esatta natura sia per la topografia della lesione da trattare. Per far sì che il trattamento si meno invasivo possibile, ma che sia applicato esattamente sulla parte da trattare utilizziamo strumenti come la scopia e l’ecografia.
BLOCCHI NERVOSI PERIFERICI
La metodica prevede l’iniezione terapeutica e/o diagnostica perineurale di anestetici locali per determinare il blocco antalgico del nervo, o del plesso nervoso che viene individuato come fonte del dolore neuropatico.
Il sito di iniezione viene individuato seguendo l’anatomia e i punti di repere che rendono possibile l’approccio al plesso o fascio nervoso da trattare. L’ utilizzo di un neurostimolatore garantisce di non ledere il nervo ma nello stesso tempo di iniettare il farmaco nella fascia aponeurotica per ridurre al minimo la quantità utilizzata con maggior beneficio.
La tecnica eco guidata, permette di individuare anche i fasci nervosi più piccoli e garantisce un miglior confort al malato. Con queste tecniche si possono trattare i nervi periferici somatici e simpatici. Questa tecnica trova la sua indicazione principe nel trattamento del dolore da vasculopatia periferica, come la sindrome di raynaud; nella diagnostica differenziale, per stabilire se un trattamento più radicale, come per esempio la termoablazione a radiofrequenza, potrebbe risultare efficace; nei casi in cui si renda necessario la manipolazione di un arto bloccato; nel trattamento di alcune forme di cefalea.
INIEZIONI EPIDURALI
Lo spazio epidurale, compreso tra il ligamento giallo vertebrale e la dura madre, è uno spazio che varia cranio caudalmente da circa 1,5-2 mm fino a 5-6 mm a livello della prima vertebra lombare . In questo spazio, con la tecnica che prevede l’inserimento di una ago di Tuohy di 18G, è possibile iniettare piccole quantità di anestetico locale o cortisonici. Questa tecnica rappresenta il primo approccio nel caso di lombo sciatalgie acute, senza deficit motorio.
Rimane il trattamento di elezione nel caso di nerve trunk pain.
RADIOFREQUENZA DEI NERVI PERIFERICI E DEI GANGLI SPINALI
Trattamento avanzato e di scelta nelle patologie dolorose dovute a dolore persistente, con componente neuropatica.
La Radiofrequenza può avvalersi di due tipi di metodica:
- Radiofrequenza termo ablativa, con la quale si produce una termolesione di un nervo, o di una radice nervosa sensitiva, allo scopo di interrompere la trasmissione degli stimoli dolorosi, per esempio nelle nevralgie del trigemino e nella sindrome delle faccette articolari.
- Radiofrequenza pulsata, nuova metodica messa a punto per garantire una maggior sicurezza e duttilità della metodica, per poter trattare nervi misti, sensitivo- motori, senza produrre termolesione, che in questi casi potrebbe comportare la perdita di funzione. Questa tecnica può essere applicata in tutti i casi in cui, dopo un blocco nervoso test, ci sia indicazione ad un trattamento che produca un effetto prolungato nel tempo, come nella sindrome della spalla congelata.
Lombalgie croniche da irritazione delle faccette articolari; sindrome della spalla congelata; nevralgie di varia natura, come per esempio dopo infezione da herpes zoster, sono esempi di patologie che rispondono molto bene a questa procedura.
CEFALEA
La cefalea, in pazienti già in terapia farmacologica, può essere curata con tecniche innovative.
L’utilizzo di infiltrazioni nervose specifiche eco guidate, della radiofrequenza e della tossina botulinica, rappresentano il futuro nel trattamento di questa patologia .
IMPIANTO DI NEUROSTIMOLATORI SPINALI.
Trattasi di un capitolo a parte che sarà trattato singolarmente
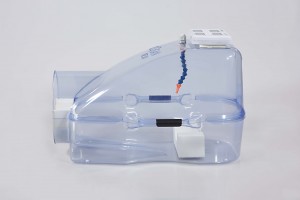
Finalmente disponibile ULCOSAN NEW . Dopo aver curato quasi 2000 pazienti con ottimi risultati abbiamo migliorato il dispositivo mandando in pensione il vecchio modello. La terapia ha avuto il riconoscimento scientifico della SIMCRI.
La MPSYSTEM ha concesso la distribuzione esclusiva mondiale a Extrawebgroup.it Via Postumia 19 76125 Trani (BT) Telefono: 0883-823127 info@extrawebgroup.it
Per ovviare confusioni verrà nominata CAMERA MADEYSKI

Come è facile in Italia fare i furbi e imbrogliare gli ammalati
Da anni noi abbiamo brevettato con brevetto europeo e con disegno comunitario per tutta la Comunità Europea il dispositivo ULCOSAN per la ossigenoterapia normobarica.
Per fare questo brevetto ci abbiamo messo anni. Per avere il marchio CEE siamo stati sottoposti a diversi test e controlli da una organizzazione certificatrice che si chiama CERMET.
Sono stati valutati sia la produzione che il dispositivo sia nel suo funzionamento che nella sua efficacia.
Abbiamo prodotto scientifici che ci hanno dato riconoscimenti come quelli di essere stati invitati al Congresso Internazionale di Barcellona nell’ottobre scorso ( eravamo tre italiani invitati )
Abbiamo avuto il controllo del Ministero della salute
Abbiamo avuto la Commissione del Comitato Etico che ha espresso parere favorevole.
Ogni anni abbiamo i controlli dell’ente certificatore che controlla la produzione ma anche il percorso medico e dobbiamo tenere conto e riferire di quanto pazienti sono stati curati, di quali siano i risultati e dobbiamo fare un report medico per la certificazione.
Ricordiamo quindi che l’unica Camera normobarica per ossigenoterapia certificata CEE con Brevetto e con certificazione del Ministero della Salute con Marchio Depositato e con deposito comunitario CEE del disegno ma anche con supporto medico e scientifico è ULCOSAN. Le altre sono imitazioni senza valore scientifico
E poi cosa scopriamo girando per Internet dove nulla si nasconde e nulla scompare e si cancella.
E allora:
Attenzione agli imbrogli anche in Sanità!
Una ditta ha messo in commercio un dispositivo eguale a ULCOSAN La ditta in questione non ha il brevetto, non ha supporto medico ma anche scrive dati non veri.
Dice e scrive infatti che misura la pressione e non è vero; dice che misura la temperatura dell’ossigeno e non è vero. Attenti agli imbrogli per la vostra salute!
Eppure vi è scritto che ha avuto una certificazione CEE da un ente inglese.
Chiaramente può avere una certificazione CEE per il tipo di produzione perché la ditta può avere un sistema di produzione a norma CEE
Ma per la certificazione del dispositivo vi deve essere anche l’apporto scientifico
Dove sono i lavori scientifici ? .
Ma dove sono questi lavori scientifici non lo sappiamo
In Italia gli unici lavori scientifici con camera normobarica sono i mie con i miei collaboratori. Altri in Italia non ce ne sono.
In Europa ci sono lavori di una ditta irlandese che produce dispositivo simile ma che lavora con leggero iperbarismo e quindi tali lavori non sono applicabili a camere che lavorano in normobarismo
Quindi non può avere una certificazione CEE sul Dispositivo come scientifico e tanto meno il Ministero della salute può validare un dispositivo che non abbia i requisiti medici e scientifici ad hoc
Ma vi sono anche delle cose che la ditta scrive sul dépliant e nella pagina del sito dedicato a tale dispositivo che hanno errori medici e non applicabili al loro dispositivo
Le riporto sotto per darne dimostrazione.
E in effetti una ditta di stampi che non ha medici e che non ha collegamenti scientifici non può certo fare lavori scientifici in materia ed è facile per loro fare sbagli medici e scientifici
E allora attenzione !
Attenti alle imitazioni che non sono certificate dal Ministero per la parte medica che controlla che i protocolli siano corretti
Nel Dépliant del Dispositivo che è copiato da ULCOSAN si dicono delle cose che non hanno significato medico
“L’Ossigenoterapia normobarica distrettuale consente di superare le limitazioni dovute a deficit circolatori e i possibili problemi derivanti da una diffusa distribuzione di sangue con un tasso di ossigeno disciolto superiore alla norma”. Un medico non direbbe mai una cosa del genere e quindi attenti a dispositivi non approvati da comitato scientifico. La frase riportata non è applicabile a tale dispositivo e non vi sono ragionamenti medici scientifici che possano affermare che una diffusa distribuzione di sangue con tasso di sangue disciolto superiore alla norma possa essere dannoso.
Nella loro pagina si dice che
“ La camera prodotta è un marchio registrato nel 2013 nato dalla volontà di voler trovare la soluzione alternativa all’Ossigenoterapia in Camera Iperbarica e ideare un dispositivo di facile e diffuso utilizzo. Partendo dallo studio dell’Ossigenoterapia sono stati sviluppati diversi prodotti e ad oggi l’attività di ricerca e sviluppo di tecnologie all’avanguardia in questo campo è in costante crescita.
….”
Non si dice che il marchio Ulcosan era nato da 6 anni e ha una validità in Italia per altri 4 anni e nessuno può produrre o vendere un dispositivo con le caratteristiche depositate nel brevetto ( si chiamano rivendicazioni )
“ La sue caratteristiche tecniche e funzionali hanno reso possibile la certificazione del prodotto quale Dispositivo medico (Direttiva 93/42 EEC), classe II a, da parte dell’ente certificatore SGS che garantisce la qualità, l’efficacia e la sicurezza della terapia.”
La certificazione non può garantire la sua efficacia medica in quanto nessun oltre noi può aver presentato documentazione di quel dispositivo. Gli unici lavori scientifici sono i nostri ma eseguito con ULCOSAN;
Tale ditta afferma che è possibile la Vendita ad Istituti Ospedalieri, cliniche private, farmacie, case di cura, ricoveri per anziani e privati.
Tale ditta forse non sa che per vendere a Istituti sanitari privati o pubblici deve esserci la validazione del Ministero della sanità che può venire a verificare produzione e lavori scientifici
Pensate voi cosa può fare tale ditta se un paziente ha un qualsia problema e per la legge l’istituto pubblico o privato ha l’obbligo di segnale il problema al Ministero della salute ? Naturalmente guai a non finire e nessun risarcimento per il paziente..
Noi in ogni caso andiamo aventi
Dopo anni di uso in strutture pubbliche e private e dopo uso intenso a domicilio dei pazienti abbiamo raccolto i problemi e deciso che dovevamo fare un prodotto migliore. E siamo andati avanti
Il vecchio Ulcosan andrà in pensione fra qualche mese
Oggi dopo esserci incontrati con Dr Marrone dalla Spagna e paesi latini, con il socio Suo Avvocato in Spagna , con chi segue la distribuzione dell’Ulcosan siamo partiti con il Progetto ULCOSAN PLUS che non solo porterà delle innovazioni terapeutiche ma farà sì che i NUOVI ULCOSAN e ULCOSAN PLUS metteranno il vecchio dispositivo in pensione e vi saranno i nuovi dispostivi con i miglioramenti che i nuovi dispositivi avranno
Il brevetto del Nuovo Ulcosan è più blindato ancora ed è non solo a livello europeo ma anche internazionale
Ma attenzione a tutti. Il dispositivo Home è coperto da brevetto e nessuno può venderlo e utilizzarlo salvo sanzioni civili.

Gionata importante: oggi dopo esserci incontrati con Dr Marrone dalla Spagna e paesi latini, con il socio Avvocato , con chi segue la distribuzione dell’Ulcosan siamo partiti con il Progetto ULCOSAN PLUS che non solo porterà delle innovazioni terapeutiche ma farà sì che i NUOVI ULCOSAN e ULCOSAN PLUS metteranno il vecchio dispositivo in pensione per i miglioramenti che i nuovi dispositivi avranno
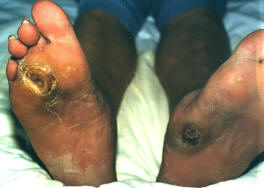
Il diabete è una malattia che si può solo in parte prevenire o limitare ma una volta avvenuta non si può guarire definitivamente
Importante evitare le complicanze e fra le varie complicanze la peggiore è quella che va sotto il nome di Piede Diabetico.
E le complicanze sono diverse ma tutte si fanno ricondurre ad un danno neuroangiopatico delle estremità
Una complicanza grave di un piede diabetico con una ulcera è l’infezione, che è spesso la vera causa che porta all’amputazione.
Ma i progressi e la terapia con l’ossigeno che noi pratichiamo con Ulcosan , la camera normobarica hanno permesso notevoli miglioramenti e quasi sempre permette di evitare le amputazioni almeno quelle maggiori
I progressi nella cura del diabete hanno portato ad un allungamento delle aspettative di vita dei diabetici ma, i problemi principali oggi, sono quelli legati alle complicanze croniche , sia microangiopatiche (retinopatia, nefropatia, neuropatia) che macroangiopatiche (cardiopatia ischemica, arteriopatia degli arti inferiori, arteriopatia dei tronchi sovraaortici).
Tra le complicanze del diabete, come dicevamo prima il cosiddetto Piede Diabetico assume un ruolo sempre più importante.
È questa la complicanza che comporta per i diabetici il maggior numero di ricoveri ospedalieri, e per la quale i costi sono ingenti e i problemi per i pazienti sono enormi.
Noi abbiamo sempre sostenuto che la prevenzione è l’unica arma vincente non solo per i tumori ma anche per tutte le patologie
Come per la maggior parte delle patologie, anche per il piede diabetico la “cura” migliore è la prevenzione se volgiamo limitare i danni, le complicanze e le amputazioni.
In presenza di neuroangiopatia si consiglia di monitorare frequentemente il piede consultando il proprio medico ad ogni piccola lesione in modo da controllare gli eventuali sintomi di questa patologia e poter intervenire prontamente in caso di ulcere o altre complicanze specie infettive o secernenti.

I controlli frequenti aiuteranno , in linea generale, a prevenire l’insorgenza di tutte le patologie legate al fenomeno del piede diabetico.
I consigli che adesso scriviamo li potete trovare in qualsiasi manuale che parli di diabete o in internet.
1 )ispezionare e lavare ogni giorno i piedi
2) controllare la temperatura dell’acqua col gomito o col termometro
3) asciugare bene ma delicatamente, eventualmente con il phon
4) usare calze che non stringano e cambiarle ogni giorno
5) non usare callifughi o strumenti taglienti per le callosità
-6) tagliare le unghie con forbice a punte smusse, arrotondare con lima di cartone
7) non camminare a piedi scalzi
8) non usare fonti calore dirette (borse d’acqua calda, calorifero, camino, etc.)
9) usare scarpe comode con punta rotonda e tacco non superiore a 4 cm
10) quando si calzano scarpe nuove, controllare il piede dopo pochi minuti di cammino.
In presenza di problemi di pressione si consiglia l’uso di plantari fatti su misura , meglio se sentendo un podologo o un posturologo per contenere insieme il piede e il plantare e contemporaneamente a difenderlo da frizioni e pressioni.
Tali scarpe devono essere preformate in modo anche da poter alloggiate eventuali deformità.
Molto importante è anche la prevenzione delle ulcere e delle ferite che poi si infettano in qualsiasi parte del piede. In questo caso sono necessarie scarpe a suola rigida con plantari su calco costruite a posta per il paziente o, se l’ulcera ha comportato un intervento di amputazione minore una scarpa su misura in base alla amputazione.
Quindi ricordiamoci sempre che la prevenzione è l’arma vincente di ogni malattia e anche delle complicanze del piede diabetico

Le ulcere degli arti inferiori rappresentano una patologia frequente (1% della popolazione e 3,5% della popolazione over 65 anni).
Colpisce maggiormente la popolazione femminile con un rapporto circa di 3 a 1.
Trattasi di malattia cronica invalidante la cui terapia non è standardizzata e presenta vari problemi sia medici sia sociali.
Il trattamento comporta, infatti, elevati problemi non solo medici ma in modo particolari sociali e tra questi assume particolare rilevanza il costo a carico del paziente, della collettività e delle spesa a carico del sistema sanitario nazionale.
Eziologia delle lesioni ulcerative degli arti inferiori.
Schematicamente possono essere
-flebostatiche: come complicanza di insufficienza venosa superficiale (varici) o di insufficienza venosa profonda (sindrome postflebitica)
-Arteriose (ischemiche)
-Diabetiche
-Traumatiche
-Nelle collagenopatie per causa intrinseca alla malattia o per la terapia cortisonica abituale
Tipi di terapia a disposizione
Medica: che comprende il trattamento farmacologico (generale e topica) e il trattamento combinato dato da medicazioni e farmaci.
Chirurgica: sia per eliminare le cause che per trattare le complicanze arrivando fino alla chirurgia plastica.
Camera iperbarica. Che si basa sul principio dell’ossigenoterapia in iperbarismo.
Terapie a confronto
L’ossigenoterapia iperbarica locale rappresenta la tappa evolutiva di quell’utilizzata negli ultimi trent’anni per il trattamento di diverse patologie legate a deficit circolatori o a patologie infettive
L’ossigeno somministrato agisce sui tessuti devitalizzati o, comunque, sofferenti, con meccanismo da contatto e mediante l’azione della componente disciolta nel sangue in parte legata alla emoglobina, in parte disciolta nel sangue come componente libera (quest’ultima rappresenta la componente attiva della sostanza).
Nella camera iperbarica generale si ottiene un aumento della pressione ambientale (iperbarismo) mentre rimane invariata la concentrazione o pressione parziale di ossigeno.
Tutto questo determina un aumento della disponibilità di ossigeno da parte dei tessuti sia per quanto riguarda la componente da contatto che quella disciolta nel plasma.
Vi sono delle controindicazioni che limitano l’uso della camera iperbarica. Queste sono mediche, personali e sociali. E si possono così riassumere:
Mediche: malattie cardiocircolatorie, respiratorie e cocleovestibolari
Personali: problemi psicologici oltre alla claustrofobia
Sociali: difficile reperibilità (poche e private), mancanza di posti letto, costi alti di produzione e di utilizzo e difficoltà di strutture ospedaliere o dei soggetti domiciliari al raggiungimento delle camere stesse con aumento dei costi sociali e personali.
Ossigenoterapia in normobarismo
La soluzione a tanti problemi della camera iperbarica si possono trovare nella ossigenoterapia in normobarismo applicata in maniera distrettuale.
Il concetto sostanziale è quello di consentire l’applicazione locale della terapia eseguita in camera iperbarica a patologie ad estensione limitata con il vantaggio di non avere controindicazioni assolute.
Il concetto di terapia normobarica distrettuale trova applicazione empirica nei principi e nelle applicazioni in diversi Reparti di Chirurgia generale ad indirizzo vascolare che in Reparti di dermatologia.
Non si lavora in iperbarismo ma in normobarismo e non si lavora quindi introducendo tutto il corpo nella camera iperbarica ma soltanto la parte del corpo che abbisogna della ossigenoterapia.
Vengono quindi a cadere tutte le controindicazioni e si abbattono i costi sia personali sia sociali.
differenze
Nella camera per ossigenoterapia distrettuale la percentuale di Ossigeno all’interno (a contatto con la lesione) è circa del 95% rispetto al 21-23 % presente nella camera iperbarica generale. D’altra parte l’ossigeno disciolto nel plasma aumenta a 2% volumi rispetto al 6% che per effetto dell’iperbarismo si ha nella camera iperbarica. Noi otteniamo tali valori ponendo al paziente la mascherina e dando ossigeno tramite questa per via naso-orale.
In tale maniera (minor ossigeno disciolto nel plasma, ma aumento dell’ossigeno a contatto con l’ulcera) si ottiene un effetto terapeutico poco dissimile da quello che si ottiene nella camera iperbarica tradizionale, in quanto l’iperbarismo ridotto viene compensato dall’aumento della disponibilità di ossigeno, (In molti reparti e ambulatori chirurgici e dermatologici questo tipo di terapia viene da anni applicata in modo empirico e non standardizzabile, l’ossigeno viene fornito attraverso un tubo di polietilene collegato alla sorgente, l’ambiente viene creato attraverso un sacchetto di plastica chiuso attorno all’arto da trattare). La critica che si può portare a tale terapia applicata fino ad ora era quella di essere una terapia empirica, artigianale: non vi era una precisione per quanto riguardava la concentrazione dell’ossigeno, la concentrazione dell’umidità e il tempo di utilizzo era quindi soggettivo.
Vi era poi un problema di immagine e di estetica.
I buoni risultati della metodica ci hanno spinto a cercarne un’applicazione più razionale, ripetibile ed esteticamente gradevole che garantisse nello stesso tempo concentrazioni d’ossigeno, grado d’umidità, gradienti pressori noti con tempi d’utilizzo prevedibili.
Noi abbiamo anche presente che elementi fondamentali che ostacolano le terapie delle ulcere flebostatiche e in genere dei tessuti devitalizzati sono la diminuzione della tensione d’ossigeno e la presenza d’essudato e di tessuto necrotico.
Per risolvere queste difficoltà è allo studio l’ottimizzazione dell’ossigenoterapia con l’ausilio di farmaci attivi che vengano introdotti tramite nebulizzatore e che vadano a raggiungere le lesioni aperte. Una migliore ossigenazione delle cellule incentivate da farmaci che agiscano direttamente sui meccanismi cellula-cellula potranno essere utili in tutti i tessuti devitalizzati e anche nelle lesioni diabetiche.
VANTAGGI
- Elevata compliance
- Efficacia documentata
- Basso costo d’acquisto e d’esercizio
- Facile disponibilità della terapia
- Assenza di controindicazioni assolute
- Rapida formazione del personale.
PROTOCOLLO CLINICO
Reclutamento dei pazienti
1) Pazienti con ulcere flebostatiche
2) Pazienti con ulcere diabetiche
Età: sono eleggibili pazienti con età compresa dai 50 ai 90 anni suddivisi in classi
a) Tra i 50 e i 60 anni
b) Tra i 60 e i 70 anni
c) Tra i 70 e i 90 anni
Sesso: sono distinti il sesso maschile da quello femminile.
Patologie concomitanti: devono essere segnate sul prospetto con i farmaci in uso
Patologie correlate o favorenti: si deve distinguere se presente una componente
*arteriosa
*flebostatica
*mista arteriosa e flebostatica
*diabetica
*traumatica
*del collageno con terapia cortisonica associata
valutazioni e controlli
Deve essere valutato al momento dell’inserimento del paziente
- Presenza di tessuto necrotico,
- Facilità al sanguinamento
- Quantità e composizione dell’essudato,
- Presenza e tipologia dei patogeni,
- PH della ferita,
- Compromissione del gradiente di O2,
- Danno neurologico periferico (in particolare per la patologia diabetica),
- Diametro della lesione
- Profondità della ferita
- Non corretta gestione della malattia.
- Dolore o bruciore o fastidio del paziente
Ogni 7 giorni saranno raccolti i seguenti dati
1) Variazioni della quantità della secrezione
2) Variazioni del tipo della secrezione
3) Dolore del paziente
4) Gradimento del paziente
5) Facilità al sanguinamento
6) Diametro della lesione
7) Profondità della lesione
8) Tessuto di granulazione
durata e modalità del trattamento
- Variabile a secondo la patologia e i risultati e il decorso, (da due a sei mesi, i dati saranno raccolti settimanalmente e vi sarà una valutazione a tre e a 6 mesi)
- Il paziente avrà un trattamento quotidiano 6 giorni su 7
- Il trattamento sarà di 1 o 2 ore il giorno (distanziati di 6 ore)
- Non si tiene conto della pressione barometrica all’interno della camera distrettuale in quanto ininfluente
- Si dovrà invece valutare il grado umidità e il gradimento del paziente secondo il grado di umidità che viene variata aggiungendo acqua all’interno
risultati a tutt’oggi acquisiti
Dato che si tratta di patologia cronica l’ulcera flebostatica e quella ischemica non possono giungere ad una guarigione definitiva se non viene tolta la causa, si deve tendere allora ad una migliore qualità di vita, tutti i casi trattati hanno visto diminuire la secrezione (100%), migliorare la sintomatologia soggettiva (90%) mentre il miglioramento obiettivo si è visto nel 85 % dei casi. In questi si è notata una detersione della lesione e una riduzione dei diametri e uno spiccata evidenza del tessuto di granulazione dal terzo giorno di applicazione.
Abbiamo sperimentato nel corso degli anni con metodi estensivi l’utilizzo del dispositivo per applicazione di terapia normobarica distrettuale, trattando mediamente 3 casi la settimana presso la nostra struttura ( Casa di Cura Rizzola ma San Donà di Piave) e tali casi sono stat seguiti personalmente nel tempo
A questi si aggiungono pazienti seguiti in altre strutture come il Codivilla Putti a Cortina e presso strutture private o Ospedali in altre zone di Italia
:La Tipologia delle ulcere trattate è stata la seguente
- ulcere flebostatiche
- ulcere ischemiche in ASO + miste
- osteomieliti
- lesioni traumatiche
- Ustioni
- Microfratture
- preparazioni a trapianti dermo-epidermici o lembi ricostruttivi.
- pazienti che avevano subito trapianti dermo-epidermici
La Camera mod. CID 700/A e modelli seguenti è stata diffusa in alcuni Presidi Ospedalieri e Case di Cura private, e considerando la sua semplicità di utilizzo (la cura dei soggetti si può svolgere sia in ospedale sia tra le mura domestiche), in quest’ultimo periodo abbiamo sviluppato un modello portatile semplificato definito domiciliare. Tale modello può essere noleggiato direttamente dal paziente, il quale con l’ausilio di un familiare può provvedere alla propria terapia, tra la tranquillità delle pareti domestiche e con la continuità che solo tale facilità di applicazione permette.
Quest’esperienza sta producendo risultati molto positivi, sia dal punto di vista terapeutico, che da quello del gradimento del paziente, tutto ciò armonizzato con un bassissimo costo sociale, sia per il privato, sia per le strutture sanitarie.
Conclusioni.
Riteniamo che l’utilizzo della camera distrettuale per ossigenoterapia per uso topico, possa essere uno strumento utile, a basso costo e privo di controindicazioni per un numero rilevante di soggetti affetti da varie patologie ma in particolare per coloro che presentano lesioni devitalizzate degli arti inferiori. La facilità di applicazione e l’assenza di rischio nell’utilizzo, (la macchina è assolutamente indipendente dall’energia elettrica, ed il flusso di ossigeno da 3 a 5 LT. il minuto, non altera la percentuale dello stesso nell’ambiente) la rendono adatta alle più svariate applicazioni sia negli ospedali, negli ambulatori, sia tra le pareti domestiche.

LE LESIONI TROFICHE DEGLI ARTI INFERIORI: LORO TERAPIA CON LA CAMERA DISTRETTUALE DI MADEYSKI
Autori:Amato G.*,Madeyski P.**, Babbo G.A.**, Bartelloni A**.
*Servizio di Anestesia e Rianimazione Casa di cura Sileno e Anna Rizzola,San Donà di P.,Respon. Dr.G.Amato
** Sezione di Chirurgia Casa di cura Sileno e Anna Rizzola, San Donà di P.,Respon. Dr.P.Madeyski
INTRODUZIONE
Le ulcere trofiche degli arti inferiori rappresentano una delle patologie che più frequentemente si riscontrano nei pazienti anziani (Amato).
Vari studi evidenziano una frequenza variabile tra lo 0.4% e il 4-5% tra gli ultrasessantenni; la cronicità della malattia comporta, secondo gli autori inglesi, costi elevati valutabili tra le 200 e le 4000 sterline (pari a 300-6000 euro) per il trattamento di un solo malato per 4 mesi. A tali cifre vanno ovviamente aggiunti i costi familiari e sociali.
I tempi necessari per ottenere la guarigione di tali lesioni sono molto lunghi e variabili secondo la malattia di base: la durata media di un ulcera varia è di circa 26 settimane con un range variabile tra le 4 settimane e i 30 anni e in molti casi non è possibile ottenere la completa chiusura della lesione. Nel 46% dei pazienti il decorso supera le 26 settimane e nel 15% i due anni (Amato).
Le sedi più colpite sono in ordine di frequenza le facce mediale, laterale, anteriore della caviglia, i piedi e la superficie posteriore della caviglia (Amato).
La storia evolutiva di tali lesioni è caratterizzata da decorso cronico ed ingravescente,da facili recidive,da una prognosi quoad valetudinem severa con pesanti ripercussioni sulla vita lavorativa di tutti i giorni e sulla vita di relazione con pesanti costi sociali.
Per ulcera s’intende una perdita di sostanza legata a modifi-
cazioni emodinamiche, emoreologiche e coagulative:nella sua genesi è fondamentale l’impegno del microcircolo che può essere primitivo o secondario e che determina una compro-missione del trofismo tissutale. Le ulcere rappresentano spesso un epifenomeno di numerose patologie che hanno alla base un apporto ematico insufficiente con conseguente ipossia ed infezione(Bimonte).
Numerose sono le classificazioni delle ulcere e quella riportata in diapositiva è una delle tante.
Comunque indipendentemente dalla patologia di base, la os-simetria transcutanea ha evidenziato che a livello delle le-sioni vasculopatiche la pO2 arriva a valori di 5-10 mm di Hg che sono incompatibili con la vita delle cellule.Inoltre i leucociti proliferano e svolgono la loro attività fagocitica a pO2 di 30-40 mm di Hg ed è evidente che una situazione di ipossia facilita la scarsa attività dei leucociti con pericolo di infezioni. Anche la sintesi del collageno a partenza dai fibroblasti non può prescindere dall’ossigeno: solo in presenza di ossigeno infatti si può formare un collagene ottimale partendo da una tripletta di amoniacidi idrossilati. In condizioni di ipossia avremo dunque un col-lagene immaturo e poco stabile con inevitabili problemi di cicatrizzazione(Bimonte,Oriani,Petrolati,Marrone).
Quindi indipendentemente dalle cause che hanno provocato la formazione dell’ulcera,traumi,turbe del circolo sia arterioso che venoso,per ottenere la riepitelizzazione sono necessari:
a)un ottimale apporto di Ossigeno,
b)una completa detersione della piaga,
c)una stimolazione cellulare,
d)una buona perfusione ematica.
Allo scopo di raggiungere queste quattro condizioni vengono proposte ed utilizzate numerose terapie ma tutti noi sap-piamo quanto i risultati siano molto spesso deludenti per il medico ed il paziente: i tempi necessari per ottenere la chiusura della lesione sono sempre molto lunghi e in molti casi non è possibile ottenere la completa guarigione della lesione.
Una terapia che si è molto affermata in questi ultimi anni è la cosiddetta ossigenoterapia in camera iperbarica che è basata sulla respirazione di ossigeno ad alta pressione in apposite camere dette iperbariche. Essa agisce con due meccanismi (Oriani, Marrone):
a) aumento della quota di O2 disciolto che si sostituisce funzionalmente all’ossigeno legato alla Hb quando questo sia in difetto per mancanza della stessa (anemia) o per incapacità funzionale (intossicazione da CO),
b) ripristino della diffusione dell’O2 dai capillari alle cellule laddove questa è impedita o per diminuzione della perfusione ematica o per ispessimento dei mezzi di transito.
Il fine ultimo è dunque quello di portare ossigeno in quantità adeguate alle necessità metaboliche dei tessuti.
Tale terapia si è certamente rivelata efficace in molte sindromi ma purtroppo la sua pratica presenta numerosi svantaggi e precisamente:
- l’esistenza di pochi centri,
- problemi di trasporto per i pazienti,
- incapacità di molti pazienti a sopportare la terapia per motivi psicologici o per altre patologie,
- costi elevati.
Rifacendosi alla bibliografia esistente(Van, Padberg, Williams, Fisher, Kaufman, Ignacio, Hammarlund,)e nel tenta-tivo di ovviare a tali problematiche, presso la nostra casa di cura i colleghi chirurghi hanno studiato e messo a punto una piccola camera, la camera distrettuale normobarica di Madeyski
Tale apparecchiatura, così chiamata per la “somiglianza” con la camera total body, è nata allo scopo di poter sottoporre alla ossigenoterapia solo l’arto interessato mantenendo lo stesso in una atmosfera di ossigeno in elevata concentrazione monitorizzando inoltre la pressione, l’umidità della miscela gassosa e se necessario la concentrazione dell’ossigeno al-l’interno della camera stessa.
La camera è costituita da un contenitore in plexigas a forma di parallelepipedo, della dimensioni di cm 70 per 30 per 35, diviso in due parti, la superiore e la inferiore, scorrevoli lungo un braccio che possono essere chiuse tramite un apposito fermo; l’arto viene introdotto da un lato attraverso un’apertura circolare all’interno della quale possiamo applicare delle guarnizioni circolari intercambiabili, con foro di diametro variabile, di polistirolo o di gomma allo scopo di dare un tenuta ermetica a tutto il dispositivo.
Sulla superficie superiore della camera troviamo un indicatore di pressione ed un igrometro per misurare la pressione e l’umidità all’interno della camera. Il tutto è alimentato da una batteria ricaricabile a rete tramite cavo che va rimosso durante il trattamento stesso.
Da notare infine che nella camera esiste una valvola ad acqua che ha lo scopo di far uscire il gas quando la pressione all’interno della camera supera quella prefissata dall’ope-ratore: questo perché pressioni elevate comprometterebbero il circolo già di per se deficitario.
L’ossigeno umidificato, introdotto tramite un ugello posto all’estremità opposta dell’apertura suddetta, viene insuf-flato sulla lesione tramite un condotto flessibile e orientabile dotato di una punta con diffusore del gas e posto a 5 cm di distanza dalla lesione stessa.
A livello della lesione si ottiene così una concentrazione di O2 del95% mentre l’ossigeno disciolto nel sangue non si modifica a meno che non si faccia respirare il malato con una mascherina di ossigeno.
Numerosi sono i vantaggi di tale dispositivo e precisamene:
a) il basso costo con conseguente elevato numero di macchine,
b) le dimensioni e il peso ridotti e conseguente facilità di trasporto della camera anche al domicilio dei pazienti,
c) nessuna controindicazione locale e sistemica,
d) ottima compliance dai parte dei pazienti.
In effetti l’uso di tale camera sia presso la nostra casa di cura, sia presso altri centri, ospedalieri e non, si è rive-lato molto soddisfacente.
La nostra personale casistica comprende per il periodo 2000-giugno 2003, 196 pazienti affetti da lesioni trofiche degli arti inferiori di varia origine, sottoposti presso altri centri ai più svariati trattamenti locali e sistemici senza successo.
I pazienti erano così divisi:
1) 140 pazienti con ulcere da stasi venosa,
2) 12 ulcere arteriose,
3) 5 ulcere traumatiche,
4) 3 ulcere collagenopatiche,
5) 22 ulcere diabetiche,
6) 1 ulcere postchemioterapia,
7) 13 pazienti con trapianti cutanei.
I pazienti sono stati sottoposti a sedute giornaliere di una ora e talora a due sedute al dì; il numero di sedute è stato variabile da caso a caso ma mai inferiore alle trenta e superiore alle novanta.
La pressione all’interno della camera è stata mantenuta intorno a quella atmosferica e l’umidità intorno al 60- 80% con punte del 96% in qualche caso.
I risultati sono stati più che soddisfacenti in termini di:
1)riduzione delle secrezioni e detersione delle lesioni,
2)miglioramento della sintomatologia soggettiva(dolori, bru-ciori, prurito,ecc),
3)comparsa precoce di un buon tessuto di granulazione,
4)riduzione dei diametri della lesione fino alla chiusura completa nel 60% dei casi,
5)effetto favorente l’attecchimento di trapianti nel 20% dei pazienti.
Nel rimanente 20% dei malati il risultato è stato nullo.
Nella diapositive seguenti potete vedere alcuni casi trattati con la camera distrettuale.
Forti della esperienza positiva dei colleghi chirurghi abbiamo provato a modificare la camera distrettuale uti-lizzando non più l’ossigeno ma una miscela di ossigeno-ozono. In pratica abbiamo pensato di sostituire la metodica del sacchetto, che tante soddisfazioni ci ha dato, ricordando an-che una relazione di un collega israeliano che, con un dispositivo analogo alla camera di Madeyski, presentò ad un convegno risultati estremamente brillanti.
Ricordiamo che gli effetti dell’ozono locale sono duplici in base alle concentrazioni usate e precisamente:
-ad alte concentrazioni,intorno ai 70-80 gamma per ml,si ha una azione di disinfezione e detersione della lesione stessa,
-a basse concentrazioni,10-20 gamma per cc, si ha una sti-molazione dei processi riparativi.(Matassi, Viebahn, Bocci, Rokitansky).
Lo scopo di questo nostro studio è quello di valutare l’efficacia di questa camera distrettuale “modificata”: da circa tre mesi infatti abbiamo quindi cominciato a trattare alcuni pazienti con la camera distrettuale ad ozono e de-sideriamo esporre con questa relazione, che vuole solo essere una nota preliminare, i primi risultati ottenuti sia pure con una casistica molto limitata.
METODICA E CASISTICA
Il protocollo, derivato dalle esperienze precedenti con la camera con ossigeno e dalla ozonoterapia locale con sacchetto, prevede l’esecuzione di 5 sedute settimanali così effettuate:
a) si mette l’arto dentro la camera dopo aver ben deterso e cruentato la lesione anche chirurgicamente e dopo aver bagnato la stessa con acqua bidistillata, dal mometo che è ben noto che l’ozono agisce meglio in ambiente umido,
b) mediante la pompa del vuoto del generatore di ozono si realizza successivamente il vuoto nella camera e quindi si riempie lo stesso con una miscela di ossigeno-ozono prodotta dalla macchina stessa. In genere nelle prime sedute si utilizzano le alte concentrazioni allo scopo, come già detto, di disinfettare e detergere la lesione e successivamente le basse concentrazioni per sfruttare l’effetto trofico locale. Il trattamento dura circa ses-santa minuti come nella terapia con il solo ossigeno e il doppio del tempo di un trattamento con il sacchetto.
L’apparecchio che noi utilizziamo è il MULTIOSSIGEN MEDICAL 93 MULTITECH che risponde ai requisiti di legge stabiliti dal Ministero della Sanità e in cui variando i programmi e la pressione del gas è possibile raggiungere concentrazioni di ozono che vanno da 1 gamma a cento gamma per ml.
I pazienti trattati in questi tre mesi sono stati 5 di cui tre affetti da ulcere flebostatiche e 2 da ulcere diabetiche; tutti i malati erano già stati sottoposti a numerosi tratta-menti presso altre strutture senza alcun esito positivo e la durata media della malattia era di due anni e tre mesi: Nelle diapositive potete vedere l’evoluzione delle lesioni.
DISCUSSIONE E CONCLUSIONI
Certamente alla luce di questi pochi casi è difficile trarre delle conclusioni, ma riteniamo di poter dire che l’impiego della camera distrettuale con l’ossigeno-ozono pare mi-gliorare i risultati ottenuti con il solo ossigeno o con la stessa miscela somministrata mediante sacchetto; tale miglio-ramento riguarda sia la percentuale di successi che la rapidità della guarigione
Personalmente crediamo che alla base di tale progresso ci sia a)una più efficace azione dell’ozono rispetto al solo ossigeno,
b)un potenziamento dell’azione dell’ozono dovuta sia alla umidità che si crea all’interno della camera che alla riduzione della pressione esterna sui tessuti rispetto a quella che si ottiene utilizzando il sacchetto.
A fronte di tali risultati assai confortanti abbiamo però dovuto affrontare tutta una serie di problemi che speriamo di poter risolvere.
Primo fra tutti il raggiungimento di una chiusura ermetica della camera essenziale
a)per il raggiungimento del vuoto necessario per evitare la diluizione della miscela di ossigeno ozono,
b)per evitare disturbi e malessere al personale infer-mieristico e al paziente stesso sia durante il trattamento sia al termine dello stesso all’apertura della camera.
Un altro problema è rappresentato dal tempo necessario per svuotare la camera dell’aria in essa contenuto e succes-sivamente per riempirla: da calcoli fornitici dalla ditta sono necessari 7 minuti circa per ognuna della due fasi suddette.
Un terzo limite deriva dalla maggior complessità della metodica rispetto a quando si usa solamente l’ossigeno in quanto in questo caso è necessario disporre anche di un generatore di ozono: tale necessità ne preclude l’uso domici-liare e ne aumenta notevolmente i costi. Tuttavia, qualora venisse confermata la grande efficacia del metodo, si potrebbe pensare alla creazione di appositi centri in cui trattare, almeno nelle fase iniziali, le lesioni trofiche per poi continuare a domicilio con altri presidi quali l’olio ozonizzato o la camera stessa con il solo ossigeno.
BIBLIOGRAFIA
Amato G.: “Ozonoterapia:15 anni di esperienze. Rel. Presenta-ta al Congresso Mondiale di Ossigeno-Ozonoterapia, Verona, 1999.
Bimonte D.e coll:’Ulcere cutanee ed ossigeno iperbarico: nostra esperierienza.’ Pan. San., Vol VI,6,1,1981.
Oriani G, Faglia E.: “Ossigenoterapia iperbarica: applicazio-
ni cliniche, Ed. SIO S.p.A
Petrolati M., Dal Bene M., Ciapparelli A. :”Ossigenoterapia iperbarica nelle lesioni tegumentarie” in Idem, pag.83-95.
Oriani G., Gaietta T.,: “Meccanismi e principali indicazioni”
in Idem, pag. 45-55.
Marroni A.: “Fisiologia e fisiopatologia dell’ossigeno iper-barico” in Idem, pag.15-43.
Van F.B.: Oxigen and wound healing. Clin. Plast. Surg., 17,
1990,463.
Padberg F. e coll.: Transcutaneous oxigen estimates probabi-
lity of healingin the ischemic extremity. J. Surg. Res. 60,
1996,365.
Williams R.L.: Hyperbaric oxygen therapy and diabetic food.
J. Am. Pediatric. Med. Assoc. 87,1997,279
Fisher B.H.: Topical hyperbaric oxygen treatment of pressu-
res sores qnd skin ulcers. Lancet, 2, 1969, 405.
Kaufman T. e coll.: Topical oxigen and burn wound healing:
A review. Burns incl. Therm.Inj. 1983, 196.
Ignacio D.R. e coll.:Topical oxygen therapy treatment of ex-
tensive leg and foot ulcers. J. Am. Pediatric. Med. Assoc.
75, 1985,196.
Hammarlund c: e coll.: Hyperbaric oxygen reduced size of cro-
nic leg ulcers:a randomised double-blind study. Plast., Re-
coastr. Surg. 93,1994,829.
Matassi R.: “Ozonoterapia” edito da O.E.M.F 1985
Viebahn R.:The use of Ozone in Medicine.Haug.F.Eds,Heidel- berg.II Edition 1994.
Bocci V.:Autohaemotherapy after treatment of blood with ozone. A reappraisal. The J. of Intern. Medical Research 221, 131-144,1994.
Bocci V.: “Ossigeno-ozonoterapia”. Casa edit.Ambrosiana, marzo 2000.
Rokitansky O.:”Klinik und biochemie der Ozonotherapie” Ho- spitalis,10-11.52 supp.spec. 1982.
Matassi R.: Ozono nella terapia delle ulcere degli arti inferiori.IV Cong. Naz. Ossigeno-Ozonoterapia. Punta Ala 1988

Per una corretta applicazione con risultati positivi di tale terapia si devono considerare:
a) indicazioni
b) metodologia di trattamento
c) Durata di trattamento
d) Valutazione dei risultati
Indicazioni
Tutte lesioni trofiche localizzate agli arti inferiori che abbiano soluzioni di continuo della cute, la sede principale è la gamba. La lesione alla coscia è rara e al momento non è stata presa in considerazione. La terapia viene applicata a lesioni con cause o concause varie anche se con risultati variabili. Per le seguenti patologie:
- Ulcere flebostatiche (frequenti e con percentuali di guarigioni variabile dal 60 all’80% secondo le concause e fattori patologici associati).
- Ulcere diabetiche (piede diabetico) .Tali lesioni comprendono sia le lesioni trofiche dei tessuti cutanei e sottocutanei che quelle con osso esposto e interessato. Tali lesioni sono frequenti con percentuali di guarigioni variabili dal 70% al 90%
- Ulcere in arteriopatici. Non frequenti . Risultati inferiori sia soggettivamente che oggettivamente
- Lesioni traumatiche. Discretamente frequenti con risultati buoni ma molto variabile per le condizioni generali e locali associate.
- Lesioni iatrogene e su base neoplastica. Rare con risultati molto variabili da caso a caso.
Metodologia del trattamento
L’esperienza maturata nel corso degli ultimi anni ha visto modificare l’approccio e la metodologia del trattamento delle ulcere trofiche degli arti inferiori in quanto;
- tali lesioni sono croniche (a parte le lesioni postraumatiche).
- tali lesioni sono state trattate nel corso della loro cronicità con metodologie varie e variabili a secondo gli operatori sanitari.
Riteniamo in base alla esperienza maturata e ai principi generali che abbiamo esposto il percorso terapeutico possa seguire queste direttive
1) Indicazione, per quanto possibile, precisa alla ossigenoterapia. Tale indicazione deve essere posta da un medico specialista in chirurgia, chirurgia vascolare, dermatologia, diabetologia o da un medico che abbia un’esperienza e competenza su tale patologia e con conoscenze sulle patologie correlate alla etiologia di tali lesioni.
2) La lesione per trarre vantaggio dalla ossigenoterapia deve essere detersa . La detersione può essere fatta con semplice detersione medica o con detersione chirurgica rimuovendo escare e tessuto necrotico in modo da far venire l’ossigeno a contatto dei tessuti con possibilità di granulazione.
3) La possibilità della ossigenoterapia e la modalità di somministrazione deve essere saggiata e valutata da personale medico o paramedico in quanto la sensibilità alla dose, al tempo e alla umidità sono individuali.
4) Le uniche sostanze usate dalla medicazione sono rappresentate da soluzione fisiologica per la detersione prima e dopo l’applicazione dell’ossigeno. Non vengono usate betadine o medicazioni vasellinate o che non lasciano passare l’ossigeno.
5) Se la lesione è dolente , oltre ad aumentare l’umidità si può bagnare la lesione con marcana o altro anestetico locale.
La procedura corretta in sequenza è la seguente.
- Sfasciatura della lesione
- Sua detersione con garza bagnata con fisiologica (non coprire la lesione con nessuna medicazione);
- Introduzione dell’arto nella camera per ossigeno
- Chiusura della stessa possibilmente sopra al ginocchio
- Erogazione dell’ossigeno in prossimità della lesione a secondo la sensibilità del paziente con un flusso tra i 3 e i 4 LT al minuto per 10 minuti e quindi a 2 LT al minuto
- La durata complessiva salvo casi particolari è di un’ora.
- Alla fine eseguire detersione con garza bagnata di fisiologica e quindi coprirla con garza con la stessa soluzione o con anestetico locale se la lesione è dolorosa.
Durata del trattamento
La durata del trattamento per giorno è indicata dal medico che pone l’indicazione e che segue il paziente e l’evoluzione della ferita, in ogni modo consigliamo le seguenti direttive:
- Il trattamento deve essere eseguito giornalmente.
- E’ preferibile eseguire due applicazioni al dì di un’ora ciascuna
Il miglioramento viene constatato generalmente dopo 10-15 giorni e diviene evidente alla terza settimana di applicazioni, ogni caso comunque presenta delle variabili individuali date dal soggetto che presenta fattori etiologici e patologie concomitanti variabili.
Non ci sono controindicazioni anche per il trattamento anche di 4 ore al giorno secondo l’esperienza di diversi casi ai quali era stata prescritta la terapia per tale durata.
Valutazione dei risultati
E’ utile e dovrebbe essere prassi che la lesione sia fotografata al momento della prima visita e prima della detersione chirurgica o medica.
La lesione sarà poi fotografata ad intervalli regolari decisi dall’equipe medica.
Con software opportuno si possono misurare i diametri della lesione, la sua profondità, la sua superficie e la sua circonferenza. Con le stesso software si possono eseguire e registrare dei grafici che dimostrino il comportamento della lesione e l’efficacia o meno della terapia.
In una scheda è consigliabile annotare le variazioni oggettive ma anche le impressioni soggettive riferite dal paziente.
Vengono prese in considerazione
– i dati del paziente
– le cause
– i fattori concausali
– le patologie associate
– i farmaci in uso
– la nascita e la durata della lesione
– i sintomi dichiarati dal paziente
– la secrezione
– le caratteristiche della lesione e del tessuto di granulazione
Possibilità di domiciliazione della cura a casa del paziente
Le peculiarità dell’ossigeno per via topica, sono individuabili, nell’assenza di controindicazioni, nel basso costo, nella semplicità applicativa, ma soprattutto nella necessità di una certa durata e continuità, (tale terapia produce migliori risultati dopo circa tre settimane regolarità applicativa). La durata del ciclo terapeutico dell’ossigeno per via topica difficilmente si coniuga con il periodo di degenza ospedaliera (in altri paesi Europei -P.D.L. 4409/2003-, le ulcere croniche vengono curate a casa del paziente). Per questo l’esperienza diretta ci ha indicato un percorso terapeutico armonizzabile con una degenza ospedaliera di breve durata (5-7 giorni).
Nel corso degli anni abbiamo ottenuto la prima certificazione per il nostro modello domiciliare che poi è stata rinnovata secondo le norme vigenti. Questo modello utilizzato a domicilio del paziente per terapie di medio-lunga durata, permette di abbattere i costi sociali e di garantire la continuità applicativa richiesta. In questo modo abbiamo già curato pazienti con ulcere di vario tipo con ottimi risultati e con spesa minima.
Attualmente la tariffa di nolo applicata ai pazienti è di 160€ (IVA 4%) mensili nel Veneto. Questa tariffa è generalmente accettata, e comprende anche l’assistenza telefonica ed a domicilio per qualsiasi problematica inerente la terapia. Questi costi non sono ancora rimborsati dal S.S.N., ma la fattura è detraibile.
Una struttura pubblica o privata ha in questo modo la possibilità offrire un servizio completo ai vari pazienti, aumentandone il grado di soddisfazione, e monitorando costantemente l’evoluzione della patologia con delle visite con cadenza settimanale, ma senza impegnare pesantemente la struttura ed il personale.(linee guida già previste da una proposta di legge in discussione all Camera, e applicate in molti paesi dell’Unione Europea).
Premessa
Le ulcere degli arti inferiori rappresentano una patologia frequente (1% della popolazione e 3,5% della popolazione over 65 anni).
Colpisce maggiormente la popolazione femminile con un rapporto circa di 3 a 1.
Trattasi di malattia cronica invalidante la cui terapia non è standardizzata e presenta vari problemi sia medici sia sociali.
Il trattamento comporta, infatti, elevati problemi non solo medici ma in modo particolari sociali e tra questi assume particolare rilevanza il costo a carico del paziente, della collettività e delle spesa a carico del sistema sanitario nazionale.
Eziologia delle lesioni ulcerative degli arti inferiori.
Schematicamente possono essere
-flebostatiche: come complicanza di insufficienza venosa superficiale (varici) o di insufficienza venosa profonda (sindrome postflebitica)
-Arteriose (ischemiche)
-Diabetiche
-Traumatiche
-Nelle collagenopatie per causa intrinseca alla malattia o per la terapia cortisonica abituale
-Neoplastiche
Tipi di terapia a disposizione
Medica: che comprende il trattamento farmacologico (generale e topica) e il trattamento combinato dato da medicazioni e farmaci.
Chirurgica: sia per eliminare le cause che per trattare le complicanze arrivando fino alla chirurgia plastica.
Camera iperbarica. Che si basa sul principio dell’ossigenoterapia in iperbarismo.
Terapie a confronto
L’ossigenoterapia iperbarica locale rappresenta la tappa evolutiva di quell’utilizzata negli ultimi trent’anni per il trattamento di diverse patologie legate a deficit circolatori o a patologie infettive
L’ossigeno somministrato agisce sui tessuti devitalizzati o, comunque, sofferenti, con meccanismo da contatto e mediante l’azione della componente disciolta nel sangue in parte legata alla emoglobina, in parte disciolta nel sangue come componente libera (quest’ultima rappresenta la componente attiva della sostanza).
Nella camera iperbarica generale si ottiene un aumento della pressione ambientale (iperbarismo) mentre rimane invariata la concentrazione o pressione parziale di ossigeno.
Tutto questo determina un aumento della disponibilità di ossigeno da parte dei tessuti sia per quanto riguarda la componente da contatto che quella disciolta nel plasma.
Vi sono delle controindicazioni che limitano l’uso della camera iperbarica. Queste sono mediche, personali e sociali. E si possono così riassumere:
Mediche: malattie cardiocircolatorie, respiratorie e cocleovestibolari
Personali: problemi psicologici oltre alla claustrofobia
Sociali: difficile reperibilità (poche e private), mancanza di posti letto, costi alti di produzione e di utilizzo e difficoltà di strutture ospedaliere o dei soggetti domiciliari al raggiungimento delle camere stesse con aumento dei costi sociali e personali.
Ossigenoterapia in normobarismo
La soluzione a tanti problemi della camera iperbarica si possono trovare nella ossigenoterapia in normobarismo applicata in maniera distrettuale.
Il concetto sostanziale è quello di consentire l’applicazione locale della terapia eseguita in camera iperbarica a patologie ad estensione limitata con il vantaggio di non avere controindicazioni assolute.
Il concetto di terapia normobarica distrettuale trova applicazione empirica nei principi e nelle applicazioni in diversi Reparti di Chirurgia generale ad indirizzo vascolare che in Reparti di dermatologia.
Non si lavora in iperbarismo ma in normobarismo e non si lavora quindi introducendo tutto il corpo nella camera iperbarica ma soltanto la parte del corpo che abbisogna della ossigenoterapia.
Vengono quindi a cadere tutte le controindicazioni e si abbattono i costi sia personali sia sociali.
differenze
Nella camera per ossigenoterapia distrettuale la percentuale di Ossigeno all’interno (a contatto con la lesione) è circa del 95% rispetto al 21-23 % presente nella camera iperbarica generale. D’altra parte l’ossigeno disciolto nel plasma aumenta a 2% volumi rispetto al 6% che per effetto dell’iperbarismo si ha nella camera iperbarica. Noi otteniamo tali valori ponendo al paziente la mascherina e dando ossigeno tramite questa per via naso-orale.
In tale maniera (minor ossigeno disciolto nel plasma, ma aumento dell’ossigeno a contatto con l’ulcera) si ottiene un effetto terapeutico poco dissimile da quello che si ottiene nella camera iperbarica tradizionale, in quanto l’iperbarismo ridotto viene compensato dall’aumento della disponibilità di ossigeno, (In molti reparti e ambulatori chirurgici e dermatologici questo tipo di terapia viene da anni applicata in modo empirico e non standardizzabile, l’ossigeno viene fornito attraverso un tubo di polietilene collegato alla sorgente, l’ambiente viene creato attraverso un sacchetto di plastica chiuso attorno all’arto da trattare). La critica che si può portare a tale terapia applicata fino ad ora era quella di essere una terapia empirica, artigianale: non vi era una precisione per quanto riguardava la concentrazione dell’ossigeno, la concentrazione dell’umidità e il tempo di utilizzo era quindi soggettivo.
I buoni risultati della metodica hanno portato a cercarne un’applicazione più razionale, ripetibile ed esteticamente gradevole che garantisse nello stesso tempo concentrazioni d’ossigeno, grado d’umidità, gradienti pressori noti con tempi d’utilizzo prevedibili e per tale motivo siamo passati ad un dispositivo ( ULCOSAN ) che è registrato al Ministero della Salute.
vantaggi
- Elevata compliance
- Efficacia documentata
- Basso costo d’acquisto e d’esercizio
- Facile disponibilità della terapia
- Assenza di controindicazioni assolute
- Rapida formazione del personale.
PROTOCOLLO CLINICO: quali pazienti trattarli e come trattarli
Reclutamento dei pazienti
1) Pazienti con ulcere flebostatiche
2) Pazienti con ulcere diabetiche
Età: sono eleggibili pazienti con età compresa dai 50 ai 90 anni suddivisi in classi sia di sesso maschile che femminile
a) Tra i 50 e i 60 anni
b) Tra i 60 e i 70 anni
c) Tra i 70 e i 90 anni
Patologie correlate o favorenti: si deve distinguere se presente una componente
*arteriosa
*flebostatica
*mista arteriosa e flebostatica
*diabetica
*traumatica
*del collageno con terapia cortisonica associata
valutazioni e controlli
Deve essere valutato al momento dell’inserimento del paziente
- Presenza di tessuto necrotico,
- Facilità al sanguinamento
- Quantità e composizione dell’essudato,
- Presenza e tipologia dei patogeni,
- PH della ferita,
- Compromissione del gradiente di O2,
- Danno neurologico periferico (in particolare per la patologia diabetica),
- Diametro della lesione
- Profondità della ferita
- Non corretta gestione della malattia.
- Dolore o bruciore o fastidio del paziente
Ogni 7 giorni saranno raccolti i seguenti dati
1) Variazioni della quantità della secrezione
2) Variazioni del tipo della secrezione
3) Dolore del paziente
4) Gradimento del paziente
5) Facilità al sanguinamento
6) Diametro della lesione
7) Profondità della lesione
8) Tessuto di granulazione
durata e modalità del trattamento
- Variabile a secondo la patologia e i risultati e il decorso, (da due a sei mesi, i dati saranno raccolti settimanalmente e vi sarà una valutazione a tre e a 6 mesi)
- Il paziente avrà un trattamento quotidiano 6 giorni su 7
- Il trattamento sarà di 1 o 2 ore il giorno (distanziati di 6 ore)
- Non si tiene conto della pressione barometrica all’interno della camera distrettuale in quanto ininfluente
- Si dovrà invece valutare il grado umidità e il gradimento del paziente secondo il grado di umidità che viene variata aggiungendo acqua all’interno
risultati a tutt’oggi acquisiti
Dato che si tratta di patologia cronica l’ulcera flebostatica e quella ischemica non possono giungere ad una guarigione definitiva se non viene tolta la causa, si deve tendere allora ad una migliore qualità di vita, tutti i casi trattati hanno visto diminuire la secrezione (100%), migliorare la sintomatologia soggettiva (90%) mentre il miglioramento obiettivo si è visto nel 85 % dei casi. In questi si è notata una detersione della lesione e una riduzione dei diametri e uno spiccata evidenza del tessuto di granulazione dal terzo giorno di applicazione.
La Tipologia delle ulcere trattate fino ad ora è stata la seguente
ulcere flebostatiche
ulcere ischemiche in ASO + miste
osteomieliti
lesioni traumatiche
Ustioni
Microfratture
preparazioni a trapianti dermo-epidermici o lembi ricostruttivi.
O pazienti che avevano subito trapianti dermo-epidermici
Il dispositivo ULCOSAN ( mod. CID 700/A e modelli seguenti ) è presente in alcuni Presidi Ospedalieri e Case di Cura private, e considerando la sua semplicità di utilizzo (la cura dei soggetti si può svolgere sia in ospedale sia tra le mura domestiche), è stato sviluppato un modello portatile semplificato definito domiciliare, certificato anche esso dal Ministero della Salute. Tale modello può essere noleggiato direttamente dal paziente, il quale con l’ausilio di un familiare può provvedere alla propria terapia, tra la tranquillità delle pareti domestiche e con la continuità che solo tale facilità di applicazione permette.
Quest’esperienza sta producendo risultati molto positivi, sia dal punto di vista terapeutico, che da quello del gradimento del paziente, tutto ciò armonizzato con un bassissimo costo sociale, sia per il privato, sia per le strutture sanitarie.
Conclusioni.
Dalla esperienza di questi anni riteniamo che l’utilizzo della camera distrettuale per ossigenoterapia per uso topico, possa essere uno strumento utile, a basso costo e privo di controindicazioni per un numero rilevante di soggetti affetti da varie patologie ma in particolare per coloro che presentano lesioni devitalizzate degli arti inferiori. La facilità di applicazione e l’assenza di rischio nell’utilizzo, (la macchina è assolutamente indipendente dall’energia elettrica, ed il flusso di ossigeno da 3 a 5 LT. il minuto, non altera la percentuale dello stesso nell’ambiente) la rendono adatta alle più svariate applicazioni sia negli ospedali, negli ambulatori, sia tra le pareti domestiche.















